Hier finden Sie alle Informationen zur Konstruktion und Validierung der Langform der Häusliche-Pflege-Skala (HPS) mit 28 Items. Bei weiteren Fragen und Anregungen können Sie sich gerne an uns wenden.
Konstruktion der Items
Die Langform der HPS wurde im Jahr 2001 in sechs Schritten von Graessel entwickelt und validiert. Es folgte 2015 eine erweiterte Validierung von Grau et al.
Grundlage für die Validierung der HPS waren Daten von 1911 pflegenden An- / Zugehörigen. Davon pflegten 1253 An- / Zugehörige einen Demenzpatienten (m = 41,9; SD = 14,8). Die Nicht-Demenz-Gruppe bestand aus 612 Personen (m = 36,6; SD = 16,0). Die subjektive Belastung war in der Nicht-Demenz-Gruppe signifikant niedriger (p < 0,001). Es wurde Cronbach´s alpha berechnet, um die interne Konsistenz der Items zu bewerten und eine Faktorenanalyse durchgeführt, um die Struktur der HPS zu bestimmen.
Der HPS-Summenwert erweist sich, gemessen an den Kriterien „soziale Verhaltensstörungen“ (konvergente Validität) und „Zeitspanne seit Beginn der häuslichen Pflege“ (diskriminante Validität), als gültig.

Die interne Konsistenz lag bei der Demenz-Stichprobe bei einem Cronbach´s alpha von 0,90 (Nicht-Demenz-Gruppe: Cronbach´s alpha = 0,91). Bei einer wiederholten Befragung nach 14 Tagen betrug die Testwiederholungs-Reliabilität 0,94.
Die Inter-Item-Korrelationen in der Demenzgruppe lagen zwischen -0,21 und 0,55, wobei 63,5 % der Werte einen Wert über 0,20 aufwiesen. Die Inter-Item-Korrelationen in der Nicht-Demenz-Gruppe lag zwischen -0,13 und 0,57, wobei hier 76,5 % der Werte einen Wert über 0,20 aufwiesen.
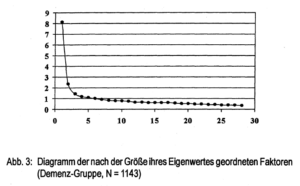
Faktorenstruktur in der Demenzgruppe: Es luden 16 Items mit einem Wert > 0,50 und 6 Items mit einem Wert > 0,45 auf dem Generalfaktor. Es wurde 29,1 % der Varianz aufgeklärt.
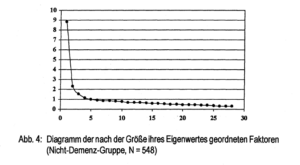
Faktorenstruktur in der Nicht-Demenzgruppe: Es luden 19 Items mit einem Wert > 0,50 und 3 Items mit einem Wert > 0,45 auf dem Generalfaktor. Es wurde 31,5 % der Varianz aufgeklärt.
Gräßel, E. (2001). Häusliche-Pflege-Skala HPS zur Erfassung der Belastung bei betreuenden oder pflegenden Personen. Ebersberg: Vless.
Die erweiterte Validierung der Häusliche-Pflege-Skala erfolgte anhand der Daten von 351 pflegenden An- / Zugehörigen, die zuhause eine an Demenz erkrankte Person pflegten (Grau und Graessel, 2015). Im Schnitt waren die pflegenden An- / Zugehörigen 59,2 Jahre alt (SD = 13,4), 73 % waren Frauen, 31 % waren (Ehe-)Partnerinnen / (Ehe-)Partner, 60 % waren pflegende (Schwieger-)Kinder und 9 % waren andere pflegende An- / Zugehörige. Bei den an Demenz Erkrankten lag das Durchschnittsalter bei 80,3 Jahren (SD = 6,7). 68 % von ihnen waren Frauen. 64 % litten an einer leichten Form von Demenz (Mini-Mental State Test (MMST): 18-24 Punkte; Folstein et al., 1975) und 36 % an einer mittelschweren Form (MMST: 10-17 Punkte; Folstein et al., 1975). Es wurde Cronbach´s alpha berechnet, um die interne Konsistenz der Items zu ermitteln. Eine Faktorenanalyse diente dazu, die Zusammenhangsstruktur der Items zu bestimmen. Zudem wurden die Trennschärfe, die Itemschwierigkeiten und die Konstruktvalidität durch das Testen von fünf Hypothesen untersucht.
Um die Validität der Skala beurteilen zu können, wurden zusätzlich Informationen zum Schweregrad der Demenz (MMST; Folstein et al., 1975), zu fordernden Verhaltensweisen der Demenzerkrankten (Nurses´Observation Scale for Geriatric Patients (NOSGER); Spiegel et al., 1991), zur Depressionsdiagnose bei pflegenden An- / Zugehörigen (ICD-10 Diagnose, entnommen aus den Krankenversicherungsdaten), zur Pflegestufe, zum Grad der funktionellen Selbstständigkeit der Erkrankten (Barthel Index; Mahoney, 1965), zu den Pflegetätigkeiten in der Nacht, zum zeitlichen Aufwand der informellen Pflege in Stunden pro Tag (Resource Utilization in Dementia – Lite Version (RUD Lite); Wimo & Winblad, 2003) und zu soziodemografischen und allgemeinen Merkmalen analysiert.
Die Konstruktvalidität wurde anhand von 5 Hypothesen (H1-H5) getestet und bestätigt. Die Ergebnisse sind in Tabelle 3 bei Grau & Graessel (2015) veröffentlicht.
-
- H1: Die Belastung der pflegenden An- und Zugehörigen korrelierte positiv mit dem Schweregrad der kognitiven Beeinträchtigung, die mit dem MMSE gemessen wurde.
-
- H2: Fordernde Verhaltensweisen (operationalisiert mit der NOSGER-Subskala „Störendes Verhalten“) gehört zu den am meisten belastenden Symptomen im Zusammenhang mit Demenz. Die Belastung der Pflegenden korrelierte positiv mit dem Schweregrad der fordernden Verhaltensweisen.
-
- H3: Die Belastung der pflegenden An- und Zugehörigen hing mit der deren psychischer Gesundheit zusammen, d. h., pflegende An- / Zugehörige mit der Diagnose einer „depressiven Episode“ wiesen höhere Werte bei der subjektiven Belastung auf als pflegende An- und Zugehörige ohne diese Diagnose.
-
- H4: Pflegende An- und Zugehörige, die nur begrenzte Rückzugsmöglichkeiten hatten, berichten von einer höheren Pflegebelastung, d. h. Pflegende, die eine Wohnung /ein Haus mit der pflegebedürftigen Person teilten, hatten eine höhere Pflegebelastung als diejenigen, die getrennt lebten.
-
- H5: Je anspruchsvoller der Pflegebedarf war, d. h.
- H5a: je höher die Pflegestufe, desto höher war die Belastung der Pflegeperson.
- H5b: je geringer der Grad der Selbstständigkeit der Pflegebedürftigen (gemessen mit dem Barthel-Index), desto höher war die Belastung der Pflegeperson.
- H5c: je mehr Betreuungsaufgaben nachts erledigt wurden, desto höher war die Belastung der Pflegeperson.
- H5d: je höher der durchschnittliche täglichen Betreuungsaufwand in Stunden, desto höher war die Belastung der Pflegeperson.
- H5: Je anspruchsvoller der Pflegebedarf war, d. h.
Die prädiktive Validität wurde anhand der Hypothese (H6) bestätigt: Je höher die Belastung des / der pflegenden An- /Zugehörigen, desto wahrscheinlicher war die künftige Institutionalisierung des Pflegebedürftigen (Übertritt ins Pflegeheim). Alle Prädiktoren sind in Tabelle 4 bei Grau und Graessel (2015) veröffentlicht.
Interne Konsistenz: Cronbach´s alpha beträgt 0,92.
Die Itemschwierigkeit der HPS-Items reichte von 0,06 bis 0,51. Die Trennschärfe der Items lag zwischen 0,10 und 0,75 (siehe Tabelle 2 in Grau und Graessel, 2015). Das Item 19 („Scheu vor Außenstehenden“) zeigte die geringste Trennschärfe von 0,10. Bei 26 Items lag das Cronbach´s alpha „wenn das Item entfernt wird“ unter dem Cronbach´s alpha für die komplette Skala von 0,932. Zwei Items lagen mit ihrem Cronbach´s alpha-Wert über 0,932 (Item 11: „Pflege zu wenig anerkannt“ und Item 19: „Scheu vor Außenstehenden“).
Die explorative Faktorenanalyse spricht eindeutig für eine 1-Faktoren-Struktur der HPS. Zwar hatten vier Komponenten hatten einen Eigenwert größer als 1,0 (siehe auch Tabelle 1 in Grau und Graessel, 2015), doch der Scree-Test weist nur auf einen bedeutsamen Faktor hin. Dieser dominante Faktor klärte 37 % der Gesamtvarianz auf, die anderen drei Komponenten klärten jeweils nur 8 %, 5 % oder 4 % auf. 19 Items luden hoch (Faktorladung > 0,5) und 3 Items luden moderat (Faktorladung > 0,45) auf dem dominanten Faktor.
Folstein, M.F., Folstein, S.E. & McHugh, P.R. (1975). „Mini-mental state“: a practical method for grading the cognitive state of patients for the clinician. Journal of Psychiatric Research, 12(3), 189-198.
Graessel, E. (2001). Häusliche-Pflege-Skala HPS zur Erfassung der Belastung bei betreuenden oder pflegenden Personen. Ebersberg: Vless.
Grau, H., Graessel, E. & Berth, H. (2015). The subjective burden of informal caregivers of persons with dementia: extended validation of the German language version of the Burden Scale for Family Caregivers (BSFC). Aging & Mental Health, 19(2), 159-168.
Mahoney, F.I. & Barthel, D.W. (1965). Functional evaluation: the Barthel Index. Maryland State Medical Journal, 14, 61-65.
Spiegel, R., Brunner, C., Ermini-Fünfschilling, D., Monsch, A., Notter, M., Puxty, J. & Tremmel, L. (1991). A new behavioral assessment scale for geriatric out-and-in-patients: the NOSGER (Nurses´Observation Scale for Geriatric Patients). Journal of the American Geriatrics Society, 39(4), 339-347.
Wimo, A. & Winblad, B. (2003). Resource utilization in dementia: RUD Lite. Brain Aging, 3(1), 48-59.
Die HPS ist in folgenden Sprachen validiert: Dänisch, Englisch, Türkisch.
Die dazugehörigen Validierungsstudien finden Sie hier.
Häusliche-Pflege-Skala (HPS) = Burden Scale for Family Caregivers (BSFC); Kurzform der Häusliche-Pflege-Skala (HPS-k) = Burden Scale for Family Caregivers – short form (BSFC-s); Pflegender An- und Zugehöriger = informelle Pflegeperson; arithmetisches Mittel (m); Standardabweichung (SD)
